Наблюдение за здоровьем женщины и ее плода на протяжении всего срока беременности требуется для своевременного выявления и коррекции возможных осложнений, которые наиболее вероятны на ранних сроках беременности после ЭКО.
Считается, что риск самопроизвольного аборта (выкидыша) после процедуры экстракорпорального оплодотворения выше, чем при зачатии, которое произошло естественным путём.
ВАЖНО! Информация из статьи не может быть использована для самодиагностики и самолечения! Назначить необходимые обследования, установить диагноз и составить план лечения может только врач на консультации!
Выкидышем называют самопроизвольное прерывание беременности на сроке до 22 недель, за этот период плод не достигает жизнеспособного состояния. Примерно в 30% случаев после успешного оплодотворения с помощью ЭКО диагностируется самопроизвольный аборт.
Как правило, частота выкидыша при ЭКО напрямую связана с факторами, которые привели женщину к необходимости проведения экстракорпорального оплодотворения, к ним относятся: поздний репродуктивный возраст, эндокринная патология, хронические воспалительные заболевания органов малого таза и другие патологии.
Несмотря на то, что при планировании ЭКО, как правило, многие хронические заболевания приводятся в состояние стойкой ремиссии, во время наступления беременности чаще всего болезни обостряются. Все это сказывается на работе иммунной системы и ведет к снижению выработки гормонов, которые отвечают за нормальное протекание беременности.
Причины выкидыша после ЭКО на каждой неделе беременности могут быть разными. Поэтому на каждом сроке врачи уделяют повышенное внимание определенным типам патологий.
Причины раннего выкидыша при ЭКО
Причиной выкидыша после ЭКО на раннем сроке обычно становится замирание беременности, когда организм естественным образом выводит из матки плод, который не способен развиваться. На сегодняшний день замершая беременность на раннем сроке после ЭКО диагностируется примерно в 15 % всех успешных случаев зачатия.
С первой по шестую неделю после проведения ЭКО наиболее частой причиной гибели развивающегося эмбриона являются нарушения, связанные с патологией хромосом. В ряде случаев половые клетки родителей делятся несимметрично, формируя яйцеклетки или сперматозоиды с недостаточным или избыточным числом хромосом. При их слиянии сразу образуется эмбрион с неполноценным генетическим набором.
Бывает, что мутации возникают на ранних стадиях деления оплодотворенной яйцеклетки ― хромосомы удваиваются, расходятся, при этом могут утрачиваться важные гены, необходимые для дальнейшего развития плода. Наиболее редкий вариант, когда хромосомные аномалии изначально присутствуют у одного из родителей и передаются эмбриону генетически.
Из всех причин самопроизвольных абортов хромосомные отклонения считаются самыми распространенными. Частота возникновения хромосомных аномалий увеличивается с возрастом женщины. Поэтому при подготовке к ЭКО врачи рекомендуют провести преимплантационную генетическую диагностику.
Также одним из факторов раннего прерывания беременности являются нарушения в работе иммунной системы матери, которые приводят к отторжению эмбриона.
Причиной выкидыша после ЭКО на ранних сроках может стать и выраженный резус-конфликт, который не удаётся подавить обычными методами.
С седьмой по десятую неделю отрицательно повлиять на течение беременности могут такие проблемы со здоровьем женщины, как дисфункция щитовидной железы, гиперпролактинемия, повышенное содержание в крови женщины мужских половых гормонов.
На раннем сроке беременности угрозой выкидыша являются факторы, связанные с неправильной работой яичников, а также с имеющимися у женщины пороками развития или механическими повреждениями матки.
Причины позднего выкидыша при ЭКО
Беременность после ЭКО может прерываться не только на ранних сроках, но также во втором и третьем триместре. Многоплодная беременность после переноса эмбрионов в рамках проведения программы ЭКО встречается у 25 % женщин. Вынашивание двух и более плодов часто сопровождается осложнениями, такими как возникновение истмико-цервикальной недостаточности (преждевременное укорочение длины шейки матки и/или расширение цервикального канала). Эта патология связана с аномалиями шейки матки и перешейка.
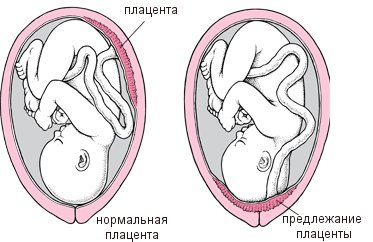
Также большую угрозу самопроизвольного прерывания беременности несут патологические изменения эндометрия (слизистой матки), которые способны нарушить нормальное закрепление плода. К таким патологиям эндометрия относят полипоз, миоматоз и наличие спаек в полости матки. Причиной выкидыша после ЭКО на позднем сроке также может стать патология плаценты ― отслойка либо предлежание.
Хронические инфекции в организме беременной женщины могут стать причиной внутриутробного инфицирования плода или его антенатальной гибели.
Известно, что на благополучный исход беременности влияет образ жизни женщины. Так, есть ряд внешних причин, которые способствуют возникновению угрозы выкидыша как в ранние, так и в поздние сроки беременности:
- интенсивные физические нагрузки;
- сильные стрессы;
- психические перегрузки;
- наличие табачной, алкогольной или наркотической зависимостей;
- неправильное питание;
- чрезмерно напряженный ритм работы;
- различного рода травмы (ушибы живота и/или головы).
Признаки выкидыша после ЭКО
Первичные симптомы выкидыша могут быть схожи с теми, которые обычно возникают при беременности ― тошнота, рвота, искажения обонятельного и вкусового восприятия.
Из-за этого женщина может не заметить угрозы потери беременности, пока симптомы не проявят себя открыто:
- схваткообразные боли в животе;
- интенсивная ноющая боль, которая нередко сопровождается похожими ощущениями в пояснице;
- кровотечение из влагалища.
Каждая женщина переносит произошедший выкидыш по-разному: общее самочувствие может быть удовлетворительным или тяжелым. Характерны для этого состояния бледность кожных покровов, тахикардия. Значительная кровопотеря сопровождается упадком сил, головокружением, обмороком. Начавшийся выкидыш невозможно купировать, и следует обращаться к врачу при первых же подозрениях угрозы для беременности.
Как сохранить беременность после ЭКО?
Для сведения к минимуму рисков невынашивания беременности после ЭКО требуется регулярное наблюдение за состоянием здоровья женщины врачом-гинекологом. В случае выявления отклонений ее состояние корректируют.
Для устранения гормональных нарушений в организме матери в первом триместре беременности назначают курс поддерживающей гормональной терапии.
Если у женщины многоплодная беременность, в первом триместре при наличии показаний врач может рекомендовать проведение процедуры редукции эмбрионов (если их число более двух).
В случае высокого содержания антиовариальных антител (антитела к тканям собственных яичников) в организме женщины перед проведением протокола ЭКО врач назначает лечение кортикостероидными препаратами.
Профилактика и лечение плацентарной недостаточности проводятся курсом метаболической терапии, приемом витаминов и препаратов, содержащих железо.
При угрозе резус-конфликта вводится специальная сыворотка, препятствующая развитию нарушений, связанных с обеспечением кровью плодного яйца. Но не во всех случаях введение сыворотки помогает избавиться от проблемы.
Довольно часто прерывание беременности после ЭКО происходит по причине несвоевременного обращения к врачу-гинекологу.
Будущая мама должна следить за своим состоянием и обращаться к врачу при малейших опасениях, связанных со здоровьем. Только врач может определить по результатам визуального осмотра, а также УЗИ и других исследований, есть ли риск преждевременного прерывания беременности.
Ведение беременности в клинике Euromed In Vitro ― это индивидуальный подход к здоровью будущей мамы и малыша с учетом всех особенностей течения беременности.
Главные плюсы индивидуальной программы ведения беременности в клинике Euromed In Vitro ― профессионализм врачей-гинекологов, большой опыт ведения беременности после процедуры ЭКО, доброжелательное отношение к будущей маме, пристальное внимание к каждому необычному ощущению, связанному с вынашиванием плода.
Личный врач-гинеколог, которого женщина выберет по своему желанию, будет постоянно на связи. Ему можно позвонить или написать, задать волнующий вопрос и получить на него исчерпывающий ответ или рекомендации. При необходимости будущей маме будут назначены дополнительные обследования и лечебные мероприятия. Все это позволит создать условия для нормального течения беременности.
Беременность после ЭКО ― это начало нового и сложного пути. Но качественная подготовка к протоколу, адекватная поддержка после переноса эмбрионов и индивидуальное ведение беременности повышают шансы на успешные роды.
Для записи на консультацию звоните по телефону + 7 812 327 03 01.
Что такое имплантационное кровотечение?
Как функционирует наш организм и какие изменения происходят в нем ежемесячно всегда интересно. Особенно в тот период, когда мы беременны или надеемся забеременеть. Почти наверняка никогда мы следим за своим состоянием так тщательно и пристально, как в тот период, когда надеемся забеременеть. От чувства усталости до ощущения легкой тошноты -изучаются самые незначительные признаки и проверяются на предмет их значимости. В этой статье мы рассмотрим некоторые из наиболее распространенных проблем, связанных с кровотечением при имплантации. Эта проблема пугает и приводит в смятение, если желанная беременность уже наступила.
Таким образом, попытаемся разобраться каковы симптомы и признаки имплантационного кровотечения, как распознать самые ранние признаки имплантации и беременности? Такой самоконтроль у людей, проходящих вспомогательное лечение бесплодия, может быть гораздо сильнее, что вполне понятно. В этом контексте мы рассмотрим, следует ли ожидать каких-либо иных симптомов имплантации при беременности, и если да, то каким образом.
Что такое имплантационное кровотечение?
Около 30-40% женщин испытывают небольшую потерю крови после имплантации эмбриона в матку. Это явление известно как имплантационное кровотечение. Поскольку это происходит в начале цикла, то может оказаться даже первым признаком осознания, что вы беременны. Кровотечение обычно происходит в первые недели беременности, так как матка представляет собой орган, богатый кровеносными сосудами, которые могут легко «повредиться». Когда эмбрион прилипает к внутренней стенке матки, разрываются мелкие вены и артерии, которые обычно соединяются с эндометрием, и это может вызвать кровотечение. Если это происходит, обычно через 6-10 дней после оплодотворения, то, как правило, совпадает с теоретической датой менструации, и поэтому может быть перепутано с ее наступлением. Не существует установленного шаблона, и при одной или при всех беременностях конкретного человека может возникнуть кровотечение при имплантации.
Как распознать имплантационное кровотечение?
Первый вопрос для многих людей состоит в том, как распознать, что это кровотечение при имплантации, а не просто начало цикла, другими словами, как различаются эти виды кровотечения? Наиболее распространенная причина путаницы здесь заключается в том, что кровотечение происходит через 10-14 дней после зачатия, примерно в то время, когда наступила бы менструация, если бы зачатие не произошло. Тем не менее, влагалищное кровотечение может произойти в любое время в течение первых 8 недель беременности. Кровопотеря может длиться 1- 3 дня, и объем выделений обычно меньше, чем во время менструации, хотя цвет может быть более темным. Это может выглядеть как легкое пятно или легкое постоянное кровотечение, и кровь может быть смешана со слизью, а может и не быть. Цвет может варьироваться в зависимости от того, сколько времени понадобилось, чтобы выйти из организма. Свежее кровотечение выглядит красным, оно может выглядеть розовым или оранжевым, если смешивается с другими выделениями из влагалища, а старая кровь может выглядеть коричневой из-за окисления.
Насколько тяжелым может быть имплантационное кровотечение? Может ли кровотечение при имплантации иметь сгустки?
Обычно кровотечение, которое возникает в результате имплантации эмбриона в матку, проявляется пятном или легким кровотечением. Обычно оно не сильное и не имеет сгустков, как в обычном цикле. Если вы подозреваете, что можете забеременеть и у вас сильное кровотечение со сгустками, вам следует обратиться к врачу, поскольку это может сигнализировать о проблемах или даже начале преждевременного выкидыша. С другой стороны, если у вас нет других причин подозревать, что вы беременны, этот тип кровотечения, скорее всего, станет просто началом вашего цикла.
Каковы другие симптомы имплантации на ранних сроках беременности?
Поскольку имплантационное кровотечение происходит только примерно в трети беременностей, вы, скорее всего, будете среди большинства, кто этого не испытывает. Тем не менее, ваша бдительность в отношении признаков и симптомов успешной имплантации, вероятно, все еще масштабно высока! Так каковы другие ранние признаки того, что вы можете быть беременной? Они могут включать в себя:
Утреннее недомогание
Это может начаться уже через 4 недели после зачатия (10-14 дней после переноса эмбрионов), хотя чаще это происходит примерно через 6 недель. К счастью, для тех, кто проходит через это, утреннее недомогание, как правило, носит временный характер и обычно облегчается к 16-20 неделе беременности.
Чувствительность к запахам и вкусам
Внезапная чувствительность к запаху и вкусу может быть признаком ранней беременности и, несомненно, способствует продолжительным рассказам о «тяге» беременных к определенным продуктам. И обостренная чувствительность, и утреннее недомогание являются результатом гормональных изменений, происходящих в вашем организме.
Учащенное мочеиспускание
Это кажется странным, когда ваш ребенок еще совсем маленький, но потребность в более частом мочеиспускании на ранних сроках беременности является одним из наиболее часто встречающихся симптомов. Это также является результатом гормональных изменений, которые вызывают более быстрый кровоток через печень и почки, для максимально эффективного удаления отходов. Кроме того, Матка быстро увеличивается в размерах даже на этой ранней стадии беременности и поэтому легче давит на мочевой пузырь, особенно ночью.
Болезненность молочных желез
Хорошо известный симптом болезненности молочных желез является еще одним признаком ранней беременности. Это является результатом увеличения притока крови и задержки жидкости в молочных железах на фоне резкого повышения уровня женских половых гормонов в сыворотке крови.
Спазмы желудка
Спазмы могут возникать сами по себе или сопровождаться небольшим кровотечением, что может быть сигналом имплантации. Можно подумать, что все эти возможные ранние признаки и симптомы беременности помогут быть легко уверенными в ее наступлении. Но дело в том, что некоторые симптомы также присутствуют у некоторых людей в качестве предвестника их нормального месячного цикла при предменструальном синдроме. Таким образом, несмотря на все возможные подсказки, единственный способ быть уверенным в беременности, это сделать тест на беременность, и с ним подтвердить беременность у вашего врача
Является ли имплантационное кровотечение таким же, когда вы проходите лечение ЭКО?
Люди, проходящие ЭКО или любое другое вспомогательное лечение бесплодия, часто интересуются о том, будут ли симптомы беременности такими же в случае успешного переноса эмбрионов и имплантации. Одним словом да. Хотя некоторые стадии ЭКО стимулируются приемом лекарств, и, несмотря на то, что фактическое соединение яйцеклетки и спермы происходит в лаборатории, конечный результат идентичен.
Давайте посмотрим на краткое изложение шагов, которые привели к имплантации эмбрионов. Первым шагом является стимуляция яичников, которая заставляет яичники производить ряд ооцитов. Затем, когда ооциты достигли подходящей стадии зрелости, их извлекают во время пункции яичников, чтобы потом оплодотворить их подготовленной спермой в условиях эмбриологической лаборатории. Это точка, в которой происходит оплодотворение и образуются эмбрионы. Они культивируются- «растут» в особых инкубаторах и проходят необходимые тесты (если выполняется генетическое исследование эмбрионов). Наиболее здоровый и жизнеспособный эмбрион затем переносится в матку женщины. Это, в двух словах, завершающий этап процесса. Имплантация эмбриона в стенку матки, после того как он был перенесен, не является частью процесса вспомогательной репродукции; это то, что происходит естественным образом точно так же, как в при обычном зачатии. Эта заключительная стадия не гарантируется в результате лечения ЭКО, точно так же, как незащищенный секс в период овуляции не гарантированно приведет к беременности. Это объясняет абсолютную одинаковость симптомов в случае вспомогательной репродукции и естественной беременности, которые вы можете ожидать, включая любое кровотечение при имплантации.
Менструация после ЭКО
После окончания протокола ЭКО каждая женщина чувствует себя будто в подвешенном состоянии. Она и ждет менструации, и очень ее боится: ведь это будет означать, что попытка забеременеть оказалась неудачной.
Когда же начинаются месячные после ЭКО? Что считать именно месячными, ведь после подсадки эмбриона и в норме бывают кровянистые выделения? В каком случае нужно срочно звонить или идти к врачу, а когда ситуация терпит? И, наконец, как понять, когда надежды уже нет?
Месячные после ЭКО
Когда начнется менструация после ЭКО, зависит от двух факторов:
Первый. Было ли оплодотворение успешным или нет
Для того, чтобы эмбрион мог имплантироваться, необходимо всего 40 часов. В этом случае примерно к 3 суткам женщина может заметить скудные кровянистые выделения, может также болеть живот «как при месячных». Переживать по этому поводу не нужно, бежать делать тест на ХГЧ — тоже еще рано. Пронаблюдайте за собой: если такая «мазня» становится все более скудной, а потом прекращается, определять заветный гормон можно уже через 5-6 дней (хотя лучше — все-таки на 14-15 день).
Есть здесь и такое «но». Эмбрион может развиваться в полости матки и прикрепиться аж к 10 дню после подсадки. Это — вариант нормы, который называется поздней имплантацией. Тогда нужно смотреть:
- если это — месячные на 10 день после ЭКО, то они будут весьма обильными, будут выходить сгустки, комки слизи, которые вполне могут напоминать эмбрион. Менструация — если выделение крови из влагалища будет отмечаться не менее 3 дней.
Внимание! Кровянистые выделения, которые длятся дольше, чем 10 дней, это уже не месячные, а маточное кровотечение!
- если это имплантационное кровотечение, то оно будет очень скудным. Вначале может быть и красноватого, но затем — коричневого цвета. Если при этом тянет живот, нужно максимально отлежаться, позвонить своему врачу и тогда уже, если он порекомендует, сдавать кровь на ХГЧ.
Внимание! Появление таких симптомов, как подташнивание, увеличение молочных желез, изменение настроения, изменения вкуса до 14 дня нельзя расценивать как беременность!
Второй. Какие имеются особенности у организма
Здесь важно, какой был гормональный фон до протокола, какой был цикл до начала применения препаратов-гормонов. Имеет значение также, какой протокол был применен. Организменный фактор — наиболее трудно прогнозируемый.
Именно от ваших личных особенностей зависит, если месячные пошли раньше срока или, наоборот, прошло уже 14 дней, тест на ХГЧ отрицательный, а менструации все нет. Для выяснения причин и выявления отклонений, которые могли проявиться именно на фоне ЭКО, нужно обращаться к гинекологам.
Консультация врача необходима, если беспокоит вопрос «что делать, если менструационный цикл нарушен?»
Месячные после неудачного ЭКО
Если зародыш не смог имплантироваться, менструация в норме начинается через 3-14 суток после подсадки эмбрионов (обычно это происходит на 3-5 сутки после отмены поддерживающего препарата).
Если этого не произошло, нужна врачебная консультация! Причины могут быть разными, в том числе это и вредные привычки женщины, и испытанный психологический стресс, который отрицательно влияет на гипофиз, вызывая гормональный сбой.
Что считать нормой после неудачного протокола:
- и непривычно безболезненные, и, наоборот, болезненные месячные после ЭКО;
- обильную менструацию;
- выделение сгустков и фрагментов эндометрия (того, что может напоминать «ребенка» или «эмбриона»)
Первая менструация после ЭКО «имеет право» быть необычной. На второй месяц также могут быть отклонения, но обильного выделения крови уже не должно быть. В целом, менструальный цикл может устанавливаться еще около года, что не должно вызывать панику.
Внимание! В первые 2-6 месяцев после неудачного ЭКО максимальны шансы наступления естественной беременности!
После ЭКО нет месячных и тест отрицательный
Если нет месячных после неудачного ЭКО, не стоит думать о врачебной ошибке! Тем более нельзя принимать какие-либо препараты для поддержания беременности. Если на 14 день после подсадки эмбриона ХГЧ отрицательный — Вам придется пережить эту неудачу, но при этом обязательно обратиться к врачу для выяснения причин задержки.
Консультация врача должна быть срочной (по телефону — с лечащим врачом, а если он не отвечает — в любом круглосуточном гинекологическом стационаре) в таких случаях:
- до протокола цикл был в пределах 25 дней;
- появились отеки;
- стало трудно дышать;
- повысилась температура.
Таким образом, если вы сдаете кровь на ХГЧ на 14 день после подсадки эмбриона, и результат — отрицательный, данное состояние нужно расценивать как задержку месячных. Это требует обращения к врачу и обследования!
- Мустафин Р. И., Буховец А. В., Протасова А. А., Шайхрамова Р. Н., Ситенков А. Ю., Семина И. И. Сравнительное исследование поликомплексных систем для гастроретентивной доставки метформина. Разработка и регистрация лекарственных средств. 2015; 1(10): 48–50.
- З.С. Смирнова, Л.М. Борисова, М.П. Киселева и др. Противоопухолевая активность соединения ЛХС-1208 (N-гликозилированные производные индоло[2,3-а]карбазола) // Российский биотерапевтический журнал 2010. № 1. С. 80.
- Wise, «Review of the History of Medicine» (Л., 1967).
- https://Euromed-invitro.ru/news/prichiny-vykidysha-pri-eko-beremennost-posle-eko-kak-sohranit/.
- https://www.pokolenie-nxt.ru/information/faq/chto_takoe_implantatsionnoe_krovotechenie_/.
- https://www.k31.ru/baza-statey/menstruatsiya-posle-eko/.
- Puccinotti, «Storia della medicina» (Ливорно, 1954—1959).
- ОФС.1.2.1.2.0003.15 Тонкослойная хроматография // Государственная фармакопея, XIII изд.