Влагалищное кровотечение на поздних сроках
Кровотечение на поздних сроках беременности (≥20 недель гестации, но до родоразрешения) бывает в 3-4% случаев беременности.
Некоторые нарушения могут привести к значительной кровопотере, иногда достаточной для развития геморрагического шока или ДВС.
Наиболее распространенной причиной кровотечения на поздних сроках беременности является
отхождение слизистой пробки во время родов
Отхождение слизистой пробки является признаком начала родов; выделения скудные с наличием слизи и вызваны разрывом мелких вен при раскрытии шейки матки; прекращаются после начала родов.
Отслойка плаценты — преждевременное отделение нормально расположенной плаценты от стенки матки. Механизм нарушения неясен, возможно, это отсроченное последствие хронической маточно-плацентарной васкулярной недостаточности. Некоторые случаи бывают после травм (например, в результате нападения, аварии). Т.к. кровотечение может быть скрыто частично или полностью между плацентой и стенкой матки, количество крови при наружном кровотечении не всегда адекватно отражает кровопотерю или отслойку плаценты. Отслойка плаценты является наиболее распространенной опасной для жизни причиной кровотечения на поздних сроках беременности (30% случаев). Отслойка плаценты возможна в любой период, но чаще всего случается в 3 триместре.
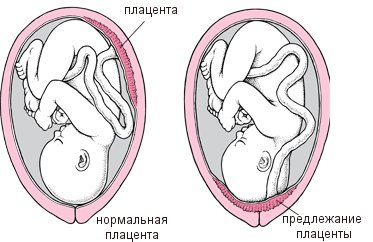
Предлежание плаценты — это аномальная имплантация плаценты над внутренним зевом шейки матки или около него. Является результатом множества факторов риска. Кровотечение может быть спонтанным или вызванным пальцевым осмотром или началом родов. Предлежание плаценты является причиной 20% случаев кровотечения на поздних сроках беременности и наиболее распространенной причиной кровотечения в 3 триместре.
При предлежании сосудов пуповины сосуды плода, соединяющие пуповину и плаценту, пролегают поверх внутреннего зева шейки матки и впереди от предлежащей части плода. Как правило, это нарушение возникает, когда пуповина проходит через часть оболочки плаценты, а не идет прямо к плаценте (оболочечное внедрение). Механические усилия в родах могут привести к разрыву этих мелких сосудов. В связи с относительно малым объемом крови у плода даже небольшая кровопотеря в связи с предлежанием сосудов может стать для него катастрофической и привести к его гибели.
Разрыв матки может случиться во время родоразрешения — почти всегда у женщин с рубцом на матке (после кесарева сечения, хирургического вмешательства или инфекционного поражения) или после тяжелой травмы матки.
Некоторые причины кровотечения на поздних сроках беременности
Причина | Проявления | Диагностический алгоритм |
Родоразрешение | Отхождение слизистой пробки с кровью, слабое кровотечение Болезненные, регулярные сокращения матки с раскрытием и сглаживанием шейки матки Нормальные проявления у матери и плода | Диагноз исключения |
Отслойка плаценты | Болезненная матка, часто напряженная при сокращениях Темная кровь или кровяные сгустки Иногда гипотензия у матери Признаки дистресс-синдрома плода (брадикардия или длительная децелерация,брадикардия на высоте сокращения матки, синусоидная модель) | Клиническая настороженность Часто ультрасонография, хотя она не очень чувствительна |
Предлежание плаценты | Внезапное безболезненное влагалищное кровотечение с ярко-красной кровью и минимальной болезненностью матки или ее отсутствием | Иногда подозрение основано на результатах рутинной скрининговой ультрасонографии Трансвагинальная ультрасонография |
Предлежание сосудов | Безболезненное влагалищное кровотечение с нестабильным состоянием плода, но нормальным состоянием у матери Часто симптомы родов | Иногда подозрение основано на результатах рутинной скрининговой ультрасонографии Трансвагинальная ультрасонография с цветной допплерографией |
Разрыв матки | Сильная боль в брюшной области, чувствительность, прекращение схваток, часто потеря тонуса матки Влагалищное кровотечение от слабого до умеренного Брадикардия или отсутствие сердцебиения у плода | Клиническое подозрение, как правило, наличие в анамнезе хирургических операций на матке Лапаротомия |
Обследование направлено на исключение потенциально серьезных причин кровотечения (отслойка плаценты, предлежание плаценты, разрыв матки). Появление кровянистых выделений в первом периоде родов и отслойка плаценты диагностируются путем исключения.
История настоящего заболевания должна включать:
Данные о гравидности пациентки (число подтвержденных беременностей), паритете (число родоразрешений после 20 недель гестации) и количестве абортов (самопроизвольных или индуцированных)
Продолжительность кровотечения
Количество и цвет крови (ярко-красный или темный)
Важные сопутствующие симптомы включают боль в животе и разрыв оболочек. Врачи должны отметить, присутствуют данные симптомы или нет, и описать их (является ли боль периодической и спастической, как при родах, или постоянной и сильной, что предполагает отслойку плаценты или разрыв матки).
Обзор общего состояния должен выявить перенесенный обморок или предобморочное состояние (предполагающие массивное кровотечение).
Некоторые факторы риска основных причин кровотечения на позднем сроке беременности
Причина | Факторы риска |
Отслойка плаценты | Артериальная гипертензия Возраст >35 лет Многочисленные роды Курение Кокаин Отслойка плаценты при предыдущих беременносях Травма |
Предлежание плаценты | Предыдущее кесарево сечение Многочисленные роды Многоплодные беременности Предлежание плаценты при предыдущих беременносях Возраст >35 лет Курение |
Предлежание сосудов | Плацента низко расположена Двудольнаяя плацента, дополнительная доля плаценты Многоплодные беременности Экстракорпоральное оплодотворение |
Разрыв матки | Предыдущее кесарево сечение Любые хирургические операции на матке Возраст > 30 Инфекционные поражения матки в анамнезе Индукция родов Травма (например, огнестрельное ранение) |
Начинается с определения основных физиологических показателей, в частности артериального давления, для выявления гиповолемии. Оценивается сердцебиение у плода, при возможности начинается долгосрочный мониторинг состояния плода.
Живот пальпируется для определения размера, чувствительности и тонуса матки (нормальный, повышенный или пониженный).
Пальцевое исследование шейки матки противопоказано в случае кровотечения на поздних сроках беременности до подтверждения нормального расположения плаценты и сосудов с помощью ультрасонографии (и исключения предлежания плаценты или сосудов пуповины). Можно провести осторожное исследование с использованием зеркала. Если ультрасонография не выявила патологии, врач может провести пальцевое исследование для определения раскрытия и сглаживания шейки матки.
Тревожными являются следующие симптомы:
Гипотензия
напряженная, болезненная матка,
дистресс-синдром плода (отсутствие сердцебиения, брадикардия, вариабельные или поздние децелерации, выявленные в ходе мониторинга),
прекращение схваток и отсутствие тонуса матки
При кровотечении более нескольких капель или признаках дистресса плода следует исключить наиболее серьезные нарушения: отслойка плаценты, предлежание плаценты, предлежание сосудов пуповины и разрыв матки. Тем не менее у некоторых пациенток с отслойкой плаценты или разрывом матки наблюдается минимальное наружное кровотечение, несмотря на массивное внутриутробное или внутриматочное кровотечение.
Незначительное кровотечение со следами слизи является признаком отхождения слизистой пробки.
Неожиданное безболезненное кровотечение ярко-красной кровью является признаком предлежания плаценты или предлежания сосудов пуповины.
Темная кровь и кровяные сгустки являются признаками отслойки плаценты или разрыва матки.
Напряженная, сокращенная, болезненная матка является признаком отслойки плаценты.
Отсутствие тонуса матки или ее аномальная форма в сочетании с болезненностью живота является признаком разрыва матки.
Обследование включает:
Ультразвуковое исследование
общий анализ крови, определение группы крови и совместимости,
иногда проба Клейхауэра — Бетке
Всем пациенткам с кровотечением на позднем сроке беременности требуется выполнение ультрасонографии, при нестабильном состоянии — у лежащей пациентки. Нормальная плацента, пуповина и ход сосудов исключают вероятность предлежания плаценты и предлежания сосудов пуповины. Хотя ультрасонография иногда определяет отслойку плаценты, она недостаточно надежна для различения отслойки плаценты и разрыва матки. Для этого проводится клиническая диагностика на основе оценки факторов риска и результатов обследования (напряженная матка более характерна для отслойки плаценты; потеря тонуса матки чаще бывает при ее разрыве). Разрыв матки подтверждается лапаротомией.
Следует также выполнить общий анализ крови, определить группу крови и ее совместимость с аномальными антителами. При сильном кровотечении подозревают среднюю или тяжелую отслойку плаценты; при гипотензии у матери выполняется проба на перекрестную совместимость и ДВС (протромбиновое время или частичное тромбопластиновое время, уровень фибриногена, d-димер).
Проба Клейхауэра — Бетке может быть выполнена для измерения количества крови плода в материнской крови и определения необходимости дополнительных доз Rh0(D) иммуноглобулина для предотвращения сенсибилизации матери.
Лечение направлено на специфические причины. Пациентки с признаками гиповолемии нуждаются во внутривенном восполнении потери жидкости начиная с 20 мл/кг изотонического раствора. Возможность переливания крови рассматривается, если состояние не улучшается после переливания 2 литров жидкости.
Необходимо обеспечить внутривенный доступ для восполнения потери жидкости или крови, а также длительный мониторинг состояния матери и плода.
Пальцевое исследование шейки матки противопоказано в случае кровотечения на позднем сроке беременности до исключения предлежания плаценты или сосудов пуповины.
При отслойке плаценты влагалищное крово-течение может отсутствовать, если кровь скапливается между плацентой и стенкой матки.
Разрыв матки подозревают у женщин с наличием в анамнезе кесарева сечения или других хирургических операций на матке.
Влагалищное кровотечение может быть слабым, несмотря на гипотензию у матери.
Н.К. ТЕТРУАШВИЛИ, д.м.н., А.А. АГАДЖАНОВА, Т.Б. ИОНАНИДЗЕ, Научный центр акушерства, гинекологии и перинатологии им. В.И. Кулакова Минздрава России
Согласно действующему в нашей стране с 2012 г. определению ранние потери беременности классифицируются до 21 нед. и 6 дней беременности, с 22 до 37 нед. регистрируются преждевременные роды. Подобный международный подход к регистрации перинатальной смертности требует предотвращения осложнений, начиная с ранних сроков беременности во избежание рождения глубоконедоношенного ребенка.
В настоящее время зарубежными авторами получены данные, свидетельствующие о возрастающем риске осложнений беременности при наличии ретрохориальных и заооболочечных гематом, начиная с первого триместра беременности. Так, в метаанализе, обобщившем данные течения и исходов беременностей за 28 лет, получены следующие ключевые выводы:
1. Пациентки, потерявшие две и более беременностей, — группа риска по развитию преждевременных родов, в т. ч. очень ранних преждевременных родов, задержки роста плода, преждевременному излитию вод, отслойкам плаценты, предлежанию плаценты, кровотечениям во втором и третьем триместрах беременности.
Кроме того, исключительно важным моментом является проведение дифференциальной диагностики между кровотечением из половых путей и кровотечением, сопровождающимся подтеканием околоплодных вод при высоком боковом разрыве плодного пузыря. Диагностика данного состояния иногда представляет значительные трудности, т. к. тесты на подтекание околоплодных вод часто оказываются ложнонегативными в условиях кровотечения. В некоторых клинических ситуациях только нарастающее маловодие, по данным динамического ультразвукового исследования, позволяет правильно поставить диагноз. При подтекании околоплодных вод в сроках до 22-й нед. беременности прогноз, как правило, неблагоприятный.
При редукциях одного плода при многоплодной беременности (двойни или тройни) исключительно важным представляется своевременное назначение антибактериальной терапии (длительность курса не менее 7 дней), контроль лейкоцитоза и палочко-ядерного сдвига в динамике, а также гемостазиологический контроль для своевременной диагностики и коррекции проявлений ДВС-синдрома.
Тот же подход необходим при наличии в полости матки больших (более 3 см) ретроплацентарных и заоболочечных гематом, возникающих в результате отслойки нормально- или низкорасположенной плаценты. При наличии воспалительных изменений по данным клинического анализа крови (лейкоцитоза, повышенного уровня С реактивного белка) решается вопрос о целесообразности проведения антибактериальной терапии.
Своевременная остановка кровотечения представляется исключительно важной, т. к. длительные кровянистые выделения нарушают функционирование фетоплацентарного комплекса, создают предпосылки для формирования плацентарной недостаточности и способствуют активации воспалительных процессов в полости матки.
Препарат для гемостатической терапии, используемый в I и II триместрах беременности, должен отвечать ряду требований:
— отсутствие эмбриотоксического и тератогенного эффектов
— быстрое и эффективное действие, т. к. фактор времени при угрожающем и начавшемся аборте выходит на первый план
— отсутствие кумулятивного эффекта
— незначительное системное влияние на гемостаз.
Последний фактор является особенно важным, т. к. активация внутрисосудистого свертывания, с одной стороны, может вести к микротромбозу, что нарушает плацентацию, особенно в условиях физиологической гиперкоагуляции при беременности, а, с другой стороны, небезопасно для организма матери в связи с опасностью развития тромбоза.
Препарат транексамовой кислоты (транексам), являясь антифибринолитическим средством, ингибирует действие активатора плазмина и плазминогена, что обуславливает гемостатический эффект без выраженного влияния на систему гемостаза в целом на системном уровне [3, 6].
Так, исследования, проведенные в Скандинавии, показали, что за период свыше 19 лет на примере 238 тыс. женщин не отмечено повышения частоты тромботических осложнений по сравнению с обычным уровнем тромбозов среди пациенток того же возраста. В исследованиях, проведенных у беременных женщин, доказано, что при применении транексамовой кислоты не происходит повышения коагуляционного потенциала крови и, следовательно, риск тромбоза не повышается по сравнению с пациентками, не принимавшими препарат [4].
Вторым, безусловно важным фармакологическим свойством транексамовой кислоты является ее противовоспалительное действие за счет подавления образования кининов, провоспалительных цитокинов (фактора некроза опухоли, интерлейкина 1, интерлейкина 2) и других активных пептидов, участвующих в воспалительных и аллергических реакциях.
Исследователи-гематологи отмечают большую эффективность транексамовой кислоты по сравнению с другими антифибринолитиками.
В последние годы появляются данные, свидетельствующие о снижении объема кровопотери после родов и во время операций кесарева сечения, в связи с чем некоторыми авторами высказывается мнение, что возможно использование препарата в целях профилактики повышенной кровопотери рутинно в родах и при кесаревом сечении [1, 5, 6]. Особую значимость такой профилактический подход приобретает в группах риска по развитию кровотечений (у женщин с тромбоцитопенией, при миоме матки, низком прикреплении плаценты и др.) [5, 6]. И хотя профилактическое использование транексамовой кислоты подлежит дальнейшему изучению, в качестве лечебного препарата для остановки послеродовых кровотечений транексамовая кислота активно используется и входит в алгоритм действий при кровотечении, по данным отечественных и зарубежных руководств [2, 3, 5, 7].
Использование препарата при кровотечении во время беременности позволяет быстро и эффективно остановить кровотечение. Внутривенное введение препарата проводится из расчета 10—15 мг на кг массы тела беременной в зависимости от объема теряемой крови. В среднем в первом триместре беременности суточная доза транексамовой кислоты при кровотечении составляет до 1 000 мг, во втором и третьем триместрах беременности от 1 000 до 2 000 мг в сутки. После внутривенного введения целесообразен переход на таблетированный прием препарата.
Транексамовая кислота до 22 нед. беременности используется в суточной дозе от 750 до 1 500 мг (250 мг в таблетке). Препарат применяют по 250—500 мг 3 раза в день в течение 5—7 дней, далее по показаниям.
После уточнения причин угрозы прерывания беременности используются препараты, коррегирующие выявленные нарушения.
Проведенное исследование касалось изучения эффективности транексамовой кислоты для остановки кровотечений во время беременности.
Цель исследования
Изучение эффективности гемостатической терапии препаратом транексамовой кислоты Транексам у женщин с начавшимся выкидышем.
Материалы и методы исследования
Критерии включения в группу исследования:
• срок беременности от 5 до 22 нед.;
• угрожающий выкидыш на момент включения в исследование, проявляющийся болями внизу живота и в пояснице и кровотечением из половых путей;
Критерии исключения:
• аномалии развития эмбриона/плода
• тяжелые экстрагенитальные заболевания матери, являющиеся противопоказаниями для пролонгирования беременности;
• нарушение целостности плодного пузыря (подтекание околоплодных вод).
На основании данных критериев было отобрано 220 женщин, которые были поделены на 2 группы, в зависимости от вида проводимой гемостатической терапии. Основную группу составили 110 женщин, получавших с гемостатической целью препарат транексам в суточной дозе 1 000—1 500 мг до остановки кровотечения. Группу сравнения составили 110 женщин с угрожающим выкидышем в тех же гестационных сроках, которым проводилась стандартная гемостатическая терапия препаратом этамзилат натрия.
Статистическая обработка данных выполнена на индивидуальном компьютере с помощью электронных таблиц «Microsoft Excel» и пакета прикладных программ «istica for Windows» v. 8.0, Soft Inc (США). Вычислялись средняя арифметическая (M), ошибка средней (m), достоверность различий (p). Различия между выборочными совокупностями считались достоверными при уровне вероятности p < 0,05 (95% уровень значимости) и при p < 0,01 (99%-ный уровень значимости).
Результаты
Пациентки были сопоставимы по возрасту (33,2 ± 2,3 и 32,1 ± 2,4 года соответственно), гинекологическому и репродуктивному анамнезу.
В структуре причинных факторов угрожающего выкидыша эндокринопатии составили 14,5% в основной группе, 13,6% в группе сравнения, иммунологические причины — 10,0 и 10,9%, инфекционно-воспалительный фактор — 26,4 и 25,5%, пороки развития матки 12,7 и 11,8% соответственно. Таким образом, пациентки были отобраны в исследование на основании принципа сопоставимости возрастных и причинных факторов угрозы выкидыша.
При ультразвуковом исследовании ретрохориальные/ретроплацентарные гематомы отмечены у 48 женщин основной группы (43,6%) и 47 пациенток из группы сравнения (42,7%), заоболочечные гематомы диагностированы у 15 (13,6%) и 18 (16,4%) женщин соответственно. Предлежание плаценты отмечено у 14 (12,7%) и 12 (10,9%) женщин обеих групп соответственно. У остальных беременных имели место кровянистые выделения из половых путей вследствие отслойки хориона/плаценты или оболочек без образования гематом.
Оценивалась длительность кровотечения из половых путей, регресс ретрохориальных/ретроплацентарных и заоболочечных гематом, длительность пребывания в стационаре, пролонгирование и исход беременности.
Установлено, что остановка кровотечения при использовании транексамовой кислоты в среднем наступала на 2-е сутки от начала терапии, длительность кровотечения в среднем составила 2,1 ± 0,2 дней, тогда как в группе, принимавшей этамзилат натрия, длительность кровотечения была достоверно больше 5,7 ± 0,3 (p < 0,01). Необходимость стационарного лечения составила в основной группе 9,7 ± 0,8 койко-дней и 15,6 ± 2,7 койко дней соответственно (p < 0,05).
Эти данные коррелировали и с ультразвуковой картиной, свидетельствующей о регрессе гематом в полости матки. При использовании препарата транексам происходила быстрая остановка кровотечения и, как следствие, организация и рассасывание гематом в полости матки в более короткие сроки — у 33 из 63 (52,4%) женщин основной группы и у 22 из 65 (33,8%) женщин в группе сравнения на этапе стационарного лечения. Полное отсутствие гематом отмечено в основной группе за 1,2 ± 0,4 нед., в группе сравнения за 4,8 ± 0,5 нед. (p < 0,05).
При анализе показателей гемостаза у женщин, получавших терапию транексамом, не отмечено достоверных изменений в показателях гемостаза (на системном уровне) до и после лечения.
Успешное пролонгирование беременности наблюдалось в основной группе в 95,5% случаев, в группе сравнения в 91,8% (p > 0,05).
У 5 пациенток в основной группе была диагностирована неразвивающаяся беременность в сроках от 5 до 8 нед., в 9 случаях в группе сравнения — потери беременности в сроках от 5 до 12 нед.
Таким образом, установлено, что препарат транексам в дозах от 750 до 1 500 мг в сутки при длительности курса лечения 5—7 дней оказывает выраженный гемостатический эффект при кровотечениях до 22 нед. беременности.
Выводы
Включение препарата транексам в комплексную терапию больных с угрожающим выкидышем и невынашиванием беременности позволяет быстро остановить кровотечение, не влияя на показатели системы гемостаза. Остановка кровотечения в группе пациенток, получавших транексам, наступала в более короткие сроки по сравнению с женщинами, использовавшими этамзилат натрия, что требовало меньшей продолжительности стационарного лечения.
Таким образом, включение препарата транексам в программу лечения женщин с начавшимся выкидышем позволяет быстро остановить кровотечение, способствовать быстрому регрессу гематом в полости матки и пролонгировать беременность.
Литература
1. Баев О.Р. Профилактика кровотечений в послеродовом и раннем послеродовом периоде. Активная или выжидательная тактика? 2011, 6: 27-30.
2. Куликов А.В., Мартиросян С.В., Обоскалова Т.А. Протокол неотложной помощи при кровотечении в акушерстве. Методические рекомендации. Екатеринбург, 2010.
3. de Lange NM, Lancé MD, de Groot R, Beckers EA, Henskens YM, Scheepers HC. Obstetric hemorrhage and coagulation: an up. Thromboelastography, thromboelastometry, and conventional coagulation tests in the diagnosis and prediction of postpartum hemorrhage. Obstet Gynecol Surv., 2012, Jul., 67 (7): 426-435.
4. Lindoff C, Rybo G, Astedt B. Treatment with tranexamic acid during pregnancy, and the risk of thrombo-embolic complications. Thromb. Haemost., 1993, 2, 70 (2): 238-240.
5. Onwuemene O, Green D, Keith L. Postpartum hemorrhage management in 2012: predicting the future. Int J Gynaecol Obstet., 2012, Oct., 119 (1): 3-5.
6. Peitsidis P, Kadir RA. Antifibrinolytic therapy with tranexamic acid in pregnancy and postpartum. Expert Opin Pharmacother., 2011, 12 (4): 503-516.
7. Su LL, Chong YS Massive obstetric haemorrhage with disseminated intravascular coagulopathy. Best Pract Res Clin Obstet Gynaecol., 2012, Feb., 26 (1): 77-90.
8. Tower CL, Regan L. Intrauterine haematomas in a recurrent miscarriage population. Human Reproduction, 2001, 16 (9): 2005-2007.
9. van Oppenraaij RHF, Jauniaux E, Christiansen OB, Horcajadas JA, Farquharson RG and Exalto N, ESHRE Special Interest Group for Early Pregnancy (SIGEP) Predicting adverse obstetric outcome after early pregnancy events and complications: a review. Human Reproduction Up, 2009, 15 (4): 409—421.
- Киржанова Е. А., Хуторянский В. В., Балабушевич Н. Г., Харенко А. В., Демина Н. Б. Методы анализа мукоадгезии: от фундаментальных исследований к практическому применению в разработке лекарственных форм. Разработка и регистрация лекарственных средств. 2014; 3(8): 66–80. DOI: 10.33380/2305-2066-2019-8-4-27-31.
- Guardia, «La Médecine à travers les âges».
- З.С. Смирнова, Л.М. Борисова, М.П. Киселева и др. Противоопухолевая активность соединения ЛХС-1208 (N-гликозилированные производные индоло[2,3-а]карбазола) // Российский биотерапевтический журнал 2010. № 1. С. 80.
- https://www.msdmanuals.com/ru/%D0%BF%D1%80%D0%BE%D1%84%D0%B5%D1%81%D1%81%D0%B8%D0%BE%D0%BD%D0%B0%D0%BB%D1%8C%D0%BD%D1%8B%D0%B9/%D0%B3%D0%B8%D0%BD%D0%B5%D0%BA%D0%BE%D0%BB%D0%BE%D0%B3%D0%B8%D1%8F-%D0%B8-%D0%B0%D0%BA%D1%83%D1%88%D0%B5%D1%80%D1%81%D1%82%D0%B2%D0%BE/%D1%81%D0%B8%D0%BC%D0%BF%D1%82%D0%BE%D0%BC%D1%8B-%D0%BF%D1%80%D0%B8-%D0%B1%D0%B5%D1%80%D0%B5%D0%BC%D0%B5%D0%BD%D0%BD%D0%BE%D1%81%D1%82%D0%B8/%D0%B2%D0%BB%D0%B0%D0%B3%D0%B0%D0%BB%D0%B8%D1%89%D0%BD%D0%BE%D0%B5-%D0%BA%D1%80%D0%BE%D0%B2%D0%BE%D1%82%D0%B5%D1%87%D0%B5%D0%BD%D0%B8%D0%B5-%D0%BD%D0%B0-%D0%BF%D0%BE%D0%B7%D0%B4%D0%BD%D0%B8%D1%85-%D1%81%D1%80%D0%BE%D0%BA%D0%B0%D1%85.
- https://remedium.ru/doctor/gynaecology/detail.php?ID=66946.
- Харенко Е. А., Ларионова Н. И., Демина Н. Б. Мукоадгезивные лекарственные формы. Химико-фармацевтический журнал. 2009; 43(4): 21–29. DOI: 10.30906/0023-1134-2009-43-4-21-29.
- Харенко Е. А., Ларионова Н. И., Демина Н. Б. Мукоадгезивные лекарственные формы. Химико-фармацевтический журнал. 2009; 43(4): 21–29. DOI: 10.30906/0023-1134-2009-43-4-21-29.
- З.С. Смирнова, Л.М. Борисова, М.П. Киселева и др. Доклиническое изучение противоопухолевой активности производного индолокарбазола ЛХС-1208 // Российский биотерапевтический журнал. 2014. № 1. С. 129.