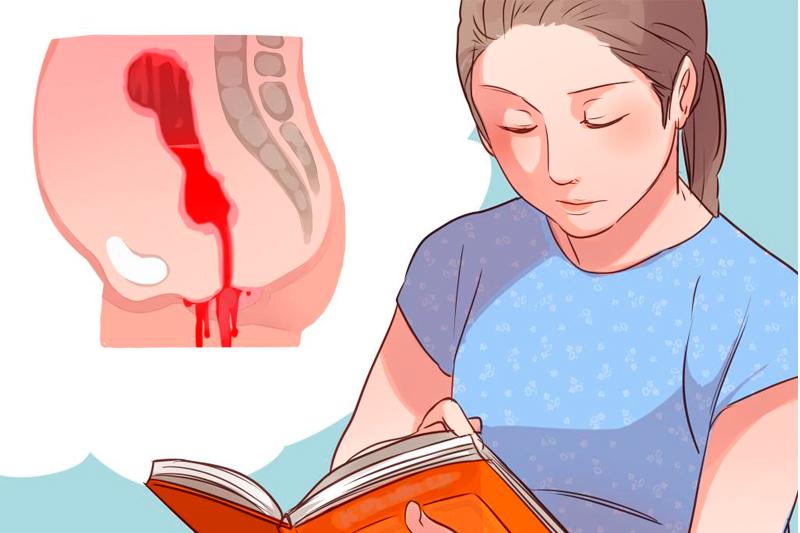
У недоношенных детей часты различные осложнения здоровья, в том числе возможны кровоизлияние в мозг. Они могут возникнуть в 50% в случае рождения детей на 25 неделе, а на 28 неделе риск составляет уже около 20%.
У недоношенных детей часты различные осложнения здоровья, в том числе возможны кровоизлияние в мозг. Они могут возникнуть в 50% в случае рождения детей на 25 неделе, а на 28 неделе риск составляет уже около 20%.
Мозг покрывают три оболочки, которые защищают его различных воздействий. Они пронизаны множеством кровеносных и лимфатических сосудов, в самом мозге их нет. Кровоизлияние в мозг возникает при разрыве внутричерепного сосуда.
Около половины кровоизлияний проявляются в первый день жизни, после третьего дня они маловероятны.
Кровоизлияние у недоношенных детей 1-2-3 степени
Существуют несколько систем, определяющих обширность поражения головного мозга при кровоизлиянии. Одна различает 4 степени поражения, другая, которая считается международной — три. Поэтому опишем три степени:
- Субэпендимальное. Происходит из-за гипоксии (кислородного голодания) мозга.
- Внутрижелудочковое с заполнением менее 50%. При этом расширения желудочка мозга не наблюдается.
- Внутрижелудочковое с заполнением более 50%. При этом наблюдается расширение желудочка.
Отдельно описываются паранхиматозные кровоизлияния, при которых происходит проникновение крови в вещество мозга.
Причины кровоизлияния в мозг у недоношенных детей
Причинами кровоизлияния в мозг у недоношенных детей считают следующие:
- Кислородное голодание плода во время беременности и при родах. Может возникнуть из-за злоупотребления матери курением. Да и вообще вредные привычки зачастую приводят к рождению недоношенных детей.
- Вес малыша при рождении менее 1,5 кг., он наблюдается при рождении детей на небольших сроках беременности. У таких детей черепная коробка еще недостаточно прочна и малейшее воздействие может вызвать сдвиг костей черепа и разрыв кровеносных сосудов..
- Неквалифицированные действия персонала во время родов, особенно при наложении щипцов. После родов неверные действия врачей, например, проведение избыточной кислородотерапии или введение слишком больших доз препаратов, тоже могут привести к кровоизлиянию.
- Слишком быстрые роды грозят тем, что из-за неготовности родовых путей может возникнуть слишком сильное сдавливание головки ребенка, а затяжные роды грозят гипоксией..
- Патологическая беременность, при которой часты вирусные внутриутробные инфекции или внутриутробная гипоксия.
Кровоизлияние в мозг: симптомы у детей
В зависимости от того, в каком месте разорвался сосуд, различают разные виды кровоизлияний, им сопутствуют разные симптомы.
- При эпидуральных кровотечениях кровь поступает между мозгом и черепной коробкой. Этот вид кровотечений характеризуется тем, что после спокойного периода порядка 4-6 часов, состояние младенца стремительно ухудшается, наблюдаются удушье, судороги, замедленное сердцебиение, снижается артериальное давление. Если своевременно не помочь ребенку, то через двое суток он может впасть в кому.
- При субдуральных кровотечениях кровь разливается между твердой и мягкой мозговой оболочкой. При этом наблюдаются судороги, кровоизлияния в сетчатку глаза, быстрое увеличение размеров головы, плач, переходящий в крик. При быстрой диагностике и лечении прогноз благоприятный.
- При субарахноидальных кровотечениях кровь проникает между мозгом и паутинной оболочкой. В этом случае возникает воспаление мозговых оболочек из-за отравления продуктами распада крови. При этом наблюдаются судороги и общее возбуждение, нарушение сна, косоглазие, увеличение окружности головы, напряжение затылочных мышц. Последствия для здоровья чаще незначительны.
- При кровоизлияниях непосредственно в головной мозг и желудочки у малыша наблюдается неумение глотать и сосать, выбухание и напряженность родничков, судороги и дрожь.
Возможно сочетание нескольких видов кровотечений, симптомы тоже могут сочетаться.
Диагностика внутричерепных кровоизлияний у новорожденных
Диагностика внутричерепных кровоизлияний у новорожденных чрезвычайно трудна, поэтому проводят несколько исследований: компьютерную томографию и электроэнцефалографию головного мозга, осмотр глазного дна, коагулограмму (исследование показателей свертываемости крови), лабораторные исследования ликвора (спинномозговой жидкости).

Лечение кровоизлияний у недоношенного ребенка
Лечение кровоизлияний в мозг у недоношенных детей заключается в удалении остатков красных кровяных телец и устранение сдавливания мозга. Если диагноз поставлен вовремя и лечение проведено своевременно, то результаты достигаются хорошие, т.к. мозг ребенка отличается большой пластичностью и способен быстро регенерировать утраченные клетки. В обязательном порядке вводится витамин К. При субдуральных гематомах возможно хирургическое вмешательство для удаления гематомы.
Кровоизлияние в мозг: последствия у недоношенных детей
Последствия кровоизлияния в мозг обычно проявляются в течение первых трех суток после рождения. После этого срока риск значительно снижается. Даже если и образовались небольшие гематомы, они рассасываются сами по себе.
Кровоизлияния 1 и 2 степени тяжести обычно вылечиваются без особых последствий. При кровоизлияниях у новорожденных 3 степени риск тяжелых невротических последствий около 30%. Особо опасны паренхиматозные кровотечения, в данном случае риск составляет 70%.
В 50 % паренхиматозные кровотечения могут привести к ДЦП или расстройству психики, еще ребенку может грозить потеря слуха или зрения. Также возможно воспаление мозговых оболочек и возникновение водянки мозга — гидроцефалии. Поэтому важно проводить повторные обследования и наблюдения за лечением болезни.
Чтобы не пришлось переживать по такому поводу, будущие мамы должны тщательно проверить свое здоровье перед беременностью и обязательно соблюдать все рекомендации врача во время беременности. Конечно, для исключения возможности внутриутробного инфицирования, пройти обследования на токсоплазм, краснуху, мочеполовые инфекции. И непременно забыть про все вредные привычки, особенно про курение. Только в этом случае риск рождения недоношенного и больного ребенка значительно снижается. К выбору роддома тоже следует подойти со всей ответственностью, ведь врачебные ошибки больно ударят по здоровью малыша, которое может быть подорвано на всю жизнь.
Похожие статьи:
Кровоточит пупок у новорожденного
Первая помощь при кровотечениях детям
СОЭ в крови у ребенка: норма, повышенное, пониженное
Желудочно-кишечные кровотечения у детей
Кровоизлияние в легкие
Болезни у недоношенных детей
Многие недоношенные дети очень стойкие и удивляют своими способностями преодолевать значительные трудности. Также они очень уязвимы к инфекциям и сложностям, связанным с незрелостью органов. Вы можете ожидать, что Ваш ребенок прогрессирует за несколько дней, а он может, наоборот, регрессировать.
Каждая неделя недоношенности увеличивает риски того, что ребенок будет иметь проблемы со здоровьем. Дети, достигшие возраста 32 недель перед рождением, с намного меньшей вероятностью будут иметь усложнения, чем дети, рожденные раньше этого срока.
Наиболее распространенные осложнения, которые возникают из-за незрелости органов и иммунной системы, такие:
Низкое кровяное давление.
Низкий уровень сахара в крови.
Анемия.
Асфиктическая пневмония новорожденных.
Хроническое заболевание легких. (ранее известное как бронхопульмональная дисплазия).
Некротизирующий энтероколит.
Открытый артериальный проток.
Инфекции (в том числе сепсис).
Ретинопатия недоношенных.
Кровоизлияние в мозг, которое часто приводит к церебральному параличу или умственной отсталости.
Паховая грыжа.
Любой ребенок, рожденный до 37 полных гестационных недель, подвержен повышенному риску возникновения медицинских осложнений.
Дети, рожденные на 32 неделе или позже, наименее подвержены риску возникновения осложнений.
С каждой дополнительно неделей до 32-й, риск сильно увеличивается.
Дети, рожденные на 23-26 неделе, очень сильно недоразвиты и подвержены большому риску смерти или нарушений. Родители таких детей будут поставлены перед принятием непростых жизненноважных решений.
Низкое кровяное давление
Недоношенный ребенок может иметь низкое давление (гипотонию) после рождения. Некоторые причины этого: инфекция, кровопотеря и потеря жидкости.
Если давление немного понижено, это просто требует наблюдения. Если необходимо лечение, могут использовать нижеприведенные методы:
Медикаменты для увеличения давления.
Внутривенная жидкость (жидкость, введенная через вену).
Переливание крови, если низкое давление связано с кровопотерей.
Низкий уровень сахара в крови недоношенных новорожденных (гипогликемия)
Из-за того, что недоношенным новорожденным необходимо много энергии и у них мало энергии в запасе (гликоген), они предрасположены к низкому уровню сахара в крови.
Детей с низким уровнем сахара кормят внутривенно глюкозой, чаще дают кушать ртом, или используют оба способа. Как только ребенок наладит свой график кормлений ртом, уровень сахара вырастает до нормальной отметки.
Анемия недоношенных новорожденных
Анемия — это недостаточность кровяных телец. В то время как кровяные тельца переносят кислород по телу, анемия может отбирать необходимый кислород у организма. Низкий уровень кислорода у недоношенных новорожденных может привести к медицинским осложнениям или усугубить их.
Распространенные причины анемии у недоношенных детей:
Потеря крови из-за постоянных заборов крови на анализы.
Неспособность вырабатывать красные кровяные тельца, что приводит к «анемии недоношенных». К определенному моменту организм ребенка будет зрелым, чтобы вырабатывать кровяные тельца, анемия ослабится.
Мягкая форма анемии не требует лечения. Более серьезная форма анемии требует лечения с помощью переливания крови или медикаментов, которые улучшают способность организма вырабатывать красные кровяные тельца.
Асфиктическая пневмония (АП)
Асфиктическая пневмония (АП) новорожденных, которую еще называют гиалиново-мембранной болезнью новорожденных — это серьезное состояние, которое чаще всего возникает у детей, которые родились до того, как развились их легкие. Легкие полностью не надуваются или не функционируют нормально, что делает дыхание сложным или невозможным без медицинского вмешательства.
АП возникает, когда легкие ослабевают, чтобы вырабатывать ПАВ, субстанцию, которая помогает легким быть надутыми. Обычно легкие начинают вырабатывать ПАВ ближе к рождению. Дети, рожденные до того, как легкие смогут вырабатывать эту субстанцию, нуждаются в кислородной терапии или в вентиляционной машине, чтобы помочь им дышать. Обычно состояние легких улучшается после медикаментозной формы ПАВ, которая поступает в легкие через трубочку.
Хроническое заболевание легких
Хроническое заболевание легких, или бронхопульмональная дисплазия — это состояние, которое создает проблему с дыханием у новорожденных, особенно у тех, кто был рожден слишком рано. Легкие не могут захватить воздух или быть ослабленными, наполненными жидкостью или слизью.
Ребенок с хроническим заболеванием легких может хрюкать и дышать с присвистом, дышать слишком быстро и расширять ноздри. У ребенка также может натягиваться кожа между или над ребрами, когда ребенок вдыхает, также ребенок может быстро уставать во время кормления. Кожа новорожденного может выглядеть серой, бледной или быть в пятнах. Эти симптомы могут появиться через 3 дня после рождения.
Не существует теста для определения хронического заболевания легких. Врач сначала может заподозрить ее, если ребенок имеет проблемы с дыханием и нуждается в дополнительном кислороде на протяжении какого-то периода времени.
Лечение зависит от того, насколько серьезное состояние. Оно обычно включает в себя кислородную терапию и иногда использование вентилятора, также как и медикаменты и диетотерапия.
Открытый артериальный проток
Проток открытый артериальный — это кровеносный сосуд плода, который соединяет легочную артерию, которая переносит кровь к легким, и аорту, которая переносит кровь по телу так, что кровотечение обходит легкие. Обычно этот сосуд закрывается после рождения; когда он не закрывается, это называется открытым артериальным протоком.
Открытый артериальный проток позволяет обогащенной кислородом крови течь с аорты обратно в легочную артерию и в легкие вместо того, чтобы распространяться по всему телу. Из-за кровь предназначенной для возвращение в легкие, левая сторона сердца должна работать сильнее, чтобы получить достаточно крови для тела. Это может увеличить и ослабить сердце.
Хоть у некоторых детей нет симптомов открытого артериального протока, это отклонение часто может стать причиной различных симптомов, таких как плохое питание и короткость дыхания. В конечном счете, если проток не закроется, у ребенка может развиться инфекция внутреннего клапана сердца (инфекционный эндокардит) или сердечную недостаточность. Серьезность симптомов и то, разовьются ли симптомы, зависит от того, сколько крови перетекает через проток.
Лечение открытого артериального протока может состоять из медикаментов или операции. Операцию обычно не делают, пока ребенку не исполнится как минимум 6 месяцев, если не развились серьезные проблемы до этого срока.
Ретинопатия недоношенных
Ретинопатия недоношенных (РН) — это проблема, касающаяся глаз недоношенного ребенка, особенно тех, кто родился до 28 недели беременности. Поскольку незрелая сетчатка продолжает развиваться после рождения, аномальные кровеносные сосуды могут вырасти вокруг краев глаз; в тяжелых случаях, сетчатка отслаивается от глаза.
Причины РН плохо изучены. Из-за того, что слишком большое или маленькое количество кислорода может усугубить РН, кислородная терапия для недоношенных детей применяется очень аккуратно.
Ретинопатия недоношенных может быть в мягкой форме и может пройти сама. Мягкая форма РН может стать причиной косоглазия (смещенные глаза), близорукости или и того, и другого. В более тяжелых случаях необходима операция, чтобы предотвратить ухудшение зрения или слепоту.
Дети с РН или те, у кого есть риск РН, нуждаются в частых проверках офтальмологом (специалистом по глазам). Многие дети с РН становятся близорукими к 2 годам.
Кровоизлияние в мозг у недоношенных детей
На протяжении первой недели жизни после рождения у некоторых детей случается кровоизлияние в мозг, лечения для которого еще не нашли. Кровоизлияние часто носит мягкий характер (ранжируется как І или ІІ степень), и приводит к незаметным повреждениям мозга. Если излияние ІІІ степени, это повышает риск развития гидроцефалии (накопление чрезмерной спинномозговой жидкости в мозгу), повреждения мозга или и того, и другого. Излияние IV степени — это сильное кровоизлияние, которое может привести к повреждению мозга, которое заметно на изображении.
Чем более незрелый мозг, тем более хрупкие мозговые кровеносные сосуды и тем более они чувствительны к изменению давления крови. Под самым большим риском возникновения кровоизлияния сильно недоношенные дети. У приблизительно 80% новорожденных, рожденных на 23-24 неделях, развилось такое состояние, очень редко — среди новорожденных около 35 недели.1
Несмотря на гестационный возраст новорожденного, риск кровоизлияния в мозг значительно уменьшается после 72 часов жизни и совсем незначителен после 7 дней жизни. Сильно недоношенным детям часто делают ультразвук головы (черепной ультразвук) на 3-7 дне жизни, чтобы проверить на предмет кровоизлияния. Тех, у кого проявляются симптомы кровоизлияния, проверяют регулярно.
Превентивные меры, которые могут уменьшить риск кровоизлияния в мозг, такие:
Кортистероидное лечение, проводимое матери перед родами. Это лечение обычно проводится, чтобы помочь легким плода развиться перед преждевременными родами. Считается, что это также помогает сделать кровеносные сосуды менее уязвимыми при кровотечении.
Индометацин, который дается новорожденному после рождения. Это негормональное противовоспалительное средство (НПС) сжимает кровеносные сосуды мозга (вазоконстрикция), что помогает контролировать внезапные изменения в кровяном давлении мозга.
Гидроцефалия
Гидроцефалия, или «вода в мозгу», — это накопление излишней спинномозговой жидкости (СМЖ) в мозгу. Давление излишней жидкости может привести к повреждению мозга, если это не лечить.
Обычно СМЖ течет через камеры мозга, называемые желудочками, потом вокруг мозга и спинного мозга, обеспечивая питательными веществами и образуя что-то вроде защитной подушки. Гидроцефалия возникает из-за нарушения равновесия между выработкой мозгом СМЖ и возможностью тела его распространять и впитывать.
Гидроцефалия чаще всего встречается после рождения и обычно становится незаметной до достижения ребенком 9 месяцев. Реже гидроцефалия развивается после серьезного заболевания (такого как менингит) или повреждения головы.
Лечение обычно включает в себя осушивание жидкостей в мозге с помощью трубки, которая называется шунт.
После лечения дети с гидроцефалией могут не сталкиваться с долгосрочными проблемами. Некоторые могут иметь лишь незначительные проблемы, такие как трудности в обучении. Гидроцефалия может быть пожизненной или стать причиной сложных отклонений, если ее не лечить.
Задержка умственного развития
Задержка умственного развития означает уровень интеллекта ниже среднего. Диагноз «Задержка умственного развития» базируется на тестах уровня интеллекта (IQ) и на других тестах.
Задержка умственного развития поделена на категории в соответствии с баллами IQ:
Мягкая задержка (IQ = 50-70): мягкая задержка умственного развития может не быть очевидной.
Дети с мягкой формой задержки обычно учатся играть, разговаривать и уделать другие ежедневные дела, но медленнее, чем дети без задержки в развитии.
Они могут научиться читать, писать и освоить базовую математику.
Повзрослев, они обычно могут жить независимо и самостоятельно обеспечить себя всем необходимым.
Умеренная задержка (IQ = 35-55): такие дети развиваются значительно медленнее, чем здоровые дети.
Обычно они не развиваются дальше, чем уровень 2-го класса. Тем не менее, они могут выполнять стандартные задания и могут разговаривать простыми предложениями.
Повзрослев, они могут выполнять хорошо контролируемую работу и могут жить в группах. Также они могут жить отдельно.
Тяжелая задержка (IQ = 20-35): таким детям сложно научиться самообслуживанию, такому как поесть.
Они развивают очень мало, у них слабые коммуникативные навыки, но могут понимать и реагировать на то, что говорят другие.
Они обычно могут делать тоже, что и 2-3-хлетний ребенок, например, кушать, пользоваться ванной, одеваться.
Повзрослев, они не могут жить отдельно.
Паховая грыжа
Паховая грыжа возникает тогда, когда маленький кусок кишки выступает из-за пахового канала — пересекает или открывается через мышцы брюшной стенки — в пах. Выпуклость обычно содержит в себе внутреннюю ткань живота, также как и жировую ткань внутри живота или петлю кишечника.
Есть два вида паховой грыжи:
Прямая паховая грыжа возникает, когда слабая ткань развивается в нижних брюшных мышцах. Обычно причина грыжи неизвестна, но считается, что это поднятие тяжестей, растяжение, или результат тучности, беременности или частых запоров.
Непрямая паховая грыжа возникает, когда паховый канал не закрылся до рождения. Грыжа может возникнуть в мужской мошонке или в складках кожи, если открыть влагалище женщины. Это самые распространенные виды паховой грыжи, и они могут возникнуть при рождении или позже. Непрямая грыжа больше распространена среди мужчин.
Симптомы паховой грыжи могут проявиться постепенно или внезапно и могут включать в себя выпуклость в паху или в мошонке, дискомфорт, боль или чувство тяжести. Другие симптомы могут развиваться, если ткань в паху ущемлена или если кровоснабжение к зажатым тканям ограничено.
Паховая грыжа может требовать операционного вмешательства. В некоторых случаях, маленькие и безболезненные грыжи не требуют лечения.
Некротизирующий энтероколит
Некротизирующий энтероколит — это инфекция и воспаление внутренней стенки кишечника, которое поражает некоторых новорожденных, обычно рожденных раньше срока. Заболевание может протекать в мягкой и сильной форме, которая приводит к непроходимости кишечника и отмиранию тканей, может угрожать жизни.
Симптомами у новорожденных могут быть: вздутый или сильно мягкий живот, плохой аппетит или рвота, незначительный или сильный запор, темный, черный стул или стул с кровью. У новорожденного может быть низкая или нестабильная температура тела, ребенок может быть вялым и апатичным.
Считается, что некротизирующий энтероколит возникает из-за комбинации нескольких факторов, в том числе преждевременные роды и незрелая иммунная и пищеварительная системы.
Некротизирующий энтероколит требует специального ухода в больнице. Новорожденных кормят внутривенно, чтобы дать кишечнику время вылечиться, также применяют антибиотики, чтобы предотвратить или вылечить инфекцию. Иногда необходима операция.
- Frédault, «Histoire de la médecine» (П., 1970).
- Baas, «Geschichte d. Medicin».
- Sprengel, «Pragmatische Geschichte der Heilkunde».
- https://kpovb.ru/deti/112-krovoizliyanie-v-mozg-u-nedonoshennykh-detej.
- https://www.eurolab.ua/child/2303/17430.
- Киржанова Е. А., Хуторянский В. В., Балабушевич Н. Г., Харенко А. В., Демина Н. Б. Методы анализа мукоадгезии: от фундаментальных исследований к практическому применению в разработке лекарственных форм. Разработка и регистрация лекарственных средств. 2014; 3(8): 66–80. DOI: 10.33380/2305-2066-2019-8-4-27-31.