ВикиЧтение
Справочник неотложной помощи
Храмова Елена Юрьевна
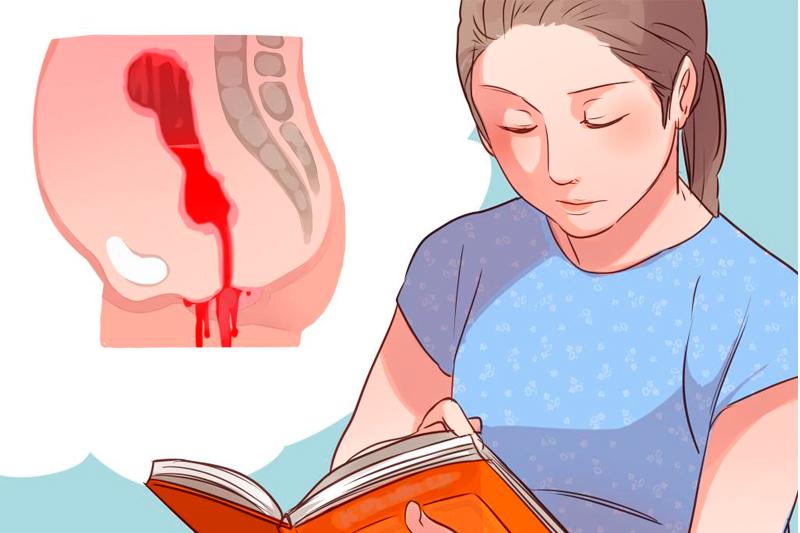
Пищеводное кровотечение
Пищеводное кровотечение проявляется спонтанным выбрасыванием изо рта алой крови. При ее небольшом объеме оно сопровождается отрыжкой, а выброс большого объема крови представляет собой рвоту. Пищеводное кровотечение начинается ночью или после обильного приема пищи, так как повышается приток крови к органам пищеварительного тракта. Чаще происходит резко и неожиданно.
Причины
Причинами кровотечения могут стать различные заболевания пищевода: пептические язвы, распадающиеся опухоли, воспаления слизистой оболочки, одного или нескольких дивертикулов (выпячиваний стенки желудочно-кишечного тракта), травмы. Кровотечения нередко встречаются при пищеводно-желудочных грыжах в области пищеводного отверстия диафрагмы, при прорыве аневризмы аорты в пищевод, а также при варикозном расширении вен пищевода при портальной гипертензии. Данное нарушение может проявиться при продольных надрывах слизистой пищевода, которые появляются при сильной безостановочной рвоте.
Симптомы
Пищеводное кровотечение. Это внезапно наступившая рвота, наличие в рвотных массах свежей крови алого или бордового цвета. Через некоторое время кровь выделяется с каловыми массами (придает им черный цвет). Данную симптоматику дополняют и общие признаки кровопотери.
Неотложная помощь
Пострадавшего следует уложить на бок таким образом, чтобы его ноги были согнуты в коленях, положить холодный компресс или пузырь со льдом на подложечную область живота, обеспечить покой и не давать пить и есть. О применении пузыря со льдом см. в главе 18. В качестве первой помощи внутривенно требуется ввести 10 %-ный раствор кальция хлорида, викасол — 1 %-ный раствор 1-2 мл внутримышечно, аминокапроновую кислоту — 5 %-ный раствор 100 мл внутривенно. Больного в экстренном порядке нужно доставить в хирургическое отделение больницы.
Данный текст является ознакомительным фрагментом.
Читайте также
Кровотечение
Кровотечение Это осложнение возникает из-за разрушения стенки сосудов в области язвы. Постепенно увеличиваясь, язва может разъесть более или менее крупный сосуд, и в какой-то момент кровь начинает поступать в просвет желудка или двенадцатиперстной кишки. Соединяясь с
Язвенное кровотечение
Язвенное кровотечение Это наиболее часто встречающееся осложнение язвы. В большинстве случаев язвенное кровотечение возникает на фоне симптомов обострения язвенной болезни (голодная боль, изжога и т. д.), но иногда оно может быть первым проявлением болезни.Характерные
Легочное кровотечение
Легочное кровотечение Клинические проявления Выделение ярко алой пенистой крови изо рта во время кашля или практически без кашлевых
Легочное кровотечение
Легочное кровотечение Клинические проявленияВыделение ярко алой пенистой крови изо рта во время кашля или практически без кашлевых толчков.Первая медицинская помощь 1) успокоить больного, помочь ему принять полусидячее положение (для облегчения отхаркивания),
Кровотечение
Кровотечение Кровотечение — выступление крови в более или менее значительном количестве, каплями, слабой или сильной струей, из сердца или сосудов, вследствие нарушения целости стенок их, причем она может или изливаться свободно наружу (наружное К.), либо устремиться в
КРОВОТЕЧЕНИЕ
КРОВОТЕЧЕНИЕ Физическая блокировкаКровотечение — это истечение крови из кровеносных сосудов вследствие нарушения их целостности. Кровотечение может быть наружным и внутренним. Внутреннее кровотечение обычно носит более серьезный характер.Эмоциональная блокировкаБ
КРОВОТЕЧЕНИЕ ИЗ НОСА
КРОВОТЕЧЕНИЕ ИЗ НОСА Физическая блокировкаПриведенное ниже определение относится к обычному кровотечению из носа, которое легко остановить. Если речь идет о сильном кровотечении, которое трудно остановить, см. статью КРОВОТЕЧЕНИЕ.Эмоциональная блокировкаЕсли из носа
Кровотечение
Кровотечение Кровотечение может быть наружным, когда кровь изливается наружу, и внутренним — кровь изливается во внутренние полости черепа, грудной клетки, брюшной полости, суставов и мягких тканей. Наружное травматическое кровотечение является осложнением ранений
Как остановить кровотечение
Как остановить кровотечение Прежде чем предпринять какие-либо действия, постарайтесь определить характер кровотечения.При небольших ранениях кровотечение останавливается от свертывания самой крови. Нельзя беспокоить рану лишними движениями и ни в коем случае
Кровотечение из носа
Кровотечение из носа Причины:• повреждение сосудов из-за резкого чихания, сморкания;• слабость сосудов;• перепад кровяного давления.Ваши действия:1. Спокойно посидите, ослабив застежку на воротнике, слегка вытянув вперед шею и зажав на несколько минут ноздри двумя
gaemorragia, ae f — кровотечение
gaemorragia, ae f — кровотечение Примерное произношение: геморрАгия.Z: Окружает нас врагия! Будет им ГЕМОРРАГИЯ!!! Как говорится: Кто к нам с чем, тот от того и
II. Неотложная помощь при Кровотечении из варикозно расширенных вен пищевода и желудка
Кровотечение из варикозно расширенных вен пищевода и желудка (ВРВПЖ) характеризуется острым началом с кровавой рвоты «полным ртом» или «фонтаном». Возможна рвота «кофейной гущей» и в последующем появление черного стула (мелена).
Помогает диагностике кровотечения из ВРПЖ наличие печеночных знаков и симптомов портальной гипертензии, а так же, как при любом значимом кровотечении, наличие синдрома острой кровопотери и последующее развитие анемии.
Неотложная помощь
Строгий постельный режим и холод на эпигастральную область.
Запрещается прием жидкости и пищи.
Госпитализация в хирургическое или реанимационное отделение на носилках (при низком АД в положении Тренделенбурга).
Стандартная гемостатическая терапия в полном объеме как при кровотечении из эрозий и язв гастродуоденальной зоны:
дицинон (этамзилат) 12,5% — 2,0 (4,0) мл в/в, затем по 2,0 мл в/м через 6 часов;
викасол 1% — 2,0 мл в вену, затем по 1,0 мл в/м 2 раза в день;
ЭАКК 5% — 100 мл в/в капельно с последующим введением по
1 г (5% — 20,0 мл) через 4 часа в суточной дозе не более 20 — 25 г.
Антисекреторные (антикислотные) препараты парентерально как при кровотечении из гастродуоденальных язв (см. пункт 1.7) иногда в сочетании с буферными антацидами (таблетки маалокса, гастала, магалфила для сосания).
Сандостатин (октреотид) 100 мкг (0,1 мг) в вену болюсно, затем по 50 — 25 мкг ежечасно на протяжении 48 часов с переводом на инъекции в/м в поддерживающей дозе в течение 5 дней.
Вазопрессин (при отсутствии сандостатина) — в вену капельно в дозе 0,1 — 0,5 ед/мин.
Для предупреждения побочных системных эффектов вазопрессина дополнительно назначается нитроглицерин 1% раствор 1,0 мл на 400 мл раствора Рингера в вену капельно со скоростью 10 — 15 кап в мин (0,9 — 1 мг в час) при уровне САД 90 и более мм рт. ст. Если кровотечение остановилось, продолжается консервативная терапия.
Мероприятия по восстановлению ОЦК с учетом объема кровопотери.
При продолжающемся кровотечении — срочная ЭГДС для уточнения источника кровотечения и тампонада зондом Блекмора.
Если кровотечение продолжается или возобновляется после удаления зонда Блекмора — срочная склеротерапия варикозно расширенных вен пищевода.
При отсутствии эффекта от вышеизложенных мероприятий — чрескожная чреспеченочная эндоваскулярная эмболизация или решение вопроса о хирургической декомпрессии портальной гипертензии.
Мероприятия по профилактике и лечению печеночной энцефалопатии.
Особенностью оказания помощи при кровотечении из ВРВПЖ является применение сандостатина в сочетании с тампонадой зондом Блекмора и склеротерапией.
III. Неотложная помощь при приступе желчной колики
Причиной желчной колики может быть дисфункция желчного пузыря и сфинктера Одди гипертонического типа, желчно-каменная болезнь, острый холецистит, а иногда, и панкреатит. Приступ желчной клики при функциональных расстройствах билиарного тракта обычно начинается внезапно с болей в правом подреберье и правой части эпигастрия, которые могут иррадиировать в правое плечо, правую руку и лопатку, длятся около 20 мин, не сопровождаются признаками интоксикации и повышением температуры.
Соседние файлы в предмете [НЕСОРТИРОВАННОЕ]
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
Протокол лечения пациентов с кровотечениями из верхнего отдела пищеварительного тракта
Протокол разработан на основе рекомендаций Российского общества хирургов и приказа Департамента здравоохранения города Москвы № 320 (2011г.)
Классификация.
Язвенные кровотечения (острые гастродуоденальные язвенные кровотечения — ОГДЯК) — осложнение язвенной болезни желудка и/или двенадцатиперстной кишки, симптоматических (стрессовых и НПВП-индуцированных) язв гастродуоденальной зоны.
Неязвенные кровотечения являются осложнением варикозного расширения вен пищевода и кардиального отдела желудка, геморрагического и (или) эрозивного эзофагита и гастродуоденита, разрывов слизистой эзофаго-кардиального перехода (синдром Меллори-Вейса), опухолей желудка и пищевода, синдрома Делафуа.
Диагностика.
Основными задачами диагностики у пациентов с гастродуоденальным кровотечением являются:
- Верификация кровотечения из гастродуоденальной зоны;
- Оценка степени кровопотери и тяжести состояния пациента;
- Эндоскопическая диагностика локализации и характера источника кровотечения, интенсивности кровотечения, возможности эндоскопического гемостаза и вероятности рецидива кровотечения.
Клинический диагноз гастродуоденального кровотечения устанавливается на основании характерных жалоб, анамнестических данных (наличие в анамнезе язвенной болезни, приема НПВП, цирроза печени, онкопатологии пищевода и желудка; указание на факт гематомезиса, мелены, эпизоды коллаптоидного состояния), данных физикального (симптомы кровотечения из верхних отделов пищеварительного тракта, симптомы кровопотери) и лабораторного исследования (определение уровня гемоглобина и гематокрита), выделения крови и ее дериватов по назо-гастральному зонду.
Оценка тяжести кровопотери.
Степень кровопотери | Дефицит ОЦК, % | Клинические признаки | Картина красной крови |
I степень (легкая) | < 15 | Ортостатическая тахикардия (↑ЧСС > 20 в мин) | Hb > 100 г/л Ht 40-45% |
II степень (средней тяжести) | 15 — 25 | + ортостатическая гипотензия (↓ АДсист >15 мм рт. ст.) | Hb 80-100 г/л Ht 30-40% |
III степень (тяжелая) | 25 — 30 | Артериальная гипотензия 80 < АД сист < 100 мм рт. ст. Тахикардия > 100 в мин Тахипноэ > 25 в мин Ортостатический коллапс | Hb 80-60 г/л Ht 20-30% |
IV степень (крайне тяжелая) | >30 | Артериальная гипотензия АД сист < 80 мм рт. ст. Тахикардия (ЧСС> 120 в мин) Тахипноэ (ЧДД> 30 в мин) Анурия Нарушение сознания | Hb < 60 г/л Ht < 20% |
Примечание: в ситуациях, когда имеется несоответствие клинических признаков и картины красной крови следует ориентироваться на показатели, в наибольшей степени отличающиеся от нормы.
Все пациенты с верифицированным гастродуоденальным кровотечением подлежат госпитализации в отделение анестезиологии и реанимации.
В отделении анестезиологии и реанимации пациентам с гастродуоденальным кровотечением устанавливают назогастральный зонд, осуществляют венозный (центральный венозный) доступ, катетеризируют мочевой пузырь.
Все последующие диагностические и лечебные мероприятия проводятся на фоне одновременной инфузионной заместительной терапии. Оценка степени кровопотери и определение программы инфузионной заместительной терапии проводятся совместно хирургом и анестезиологом-реаниматологом.
Стратегия заместительной терапии острой кровопотери
Степень кровопотери | Объем инфузий по отношению к дефициту ОЦК | Фактический объём инфузии, мл | Качество инфузии (соотношение компонентов) |
I | 100% | 800-1000 | Кристаллоиды (80%)+коллоиды (20%) |
II | 130-150% | 1500-2300 | Кристаллоиды (60%) + коллоиды (20%) + СЗП (20%) |
III | 180-220% | 2700-4000 | Кристаллоиды (20%) + коллоиды (30%) + СЗП (30%) + эр. масса (20%) |
IV | > 220% | 4000-6000 | Кристаллоиды (20%) + коллоиды (30%) + СЗП (25%) + эр. масса (25%) |
После восполнения ОЦК уровень гемоглобина должен быть выше 100 г/л, гематокрита — выше 30%. Переливание эритроцитарной массы производится из расчета, что 1 доза эритроцитарной массы повышает уровень гемоглобина на 10 г/л.
Эндоскопическая диагностика и эндоскопический гемостаз.
Перед проведением ЭГДС обязательным является промывание желудка через назогастральный зонд «до чистой воды».
В процессе ЭГДС верифицируется локализация источника кровотечения, его характер, интенсивность кровотечения, при остановившемся кровотечении — вероятность его рецидива.
Противопоказанием к ЭГДС при гастродуоденальном кровотечении является агональное состояние больного — крайняя степень нарушения жизненных функций организма больного; решение о невозможности выполнения ЭГДС принимается совместно хирургом и анестезиологом-реаниматологом.
В случае диагностированной кровопотери легкой степени лечебно-диагностическая ЭГДС выполняется под местной анестезией ротоглотки пациента; при среднетяжелой и тяжелой кровопотере состоянии больного показано применение анестезиологического пособия (внутривенный или эндотрахеальный наркоз) в процессе выполнения ЭГДС и проведения эндоскопического гемостаза.
Эндоскопическое исследование и эндогемостаз при гастродуоденальном язвенном кровотечении.
Оценка локального гемостаза при гастродуоденальном язвенном кровотечении проводится по классификации J.A. Forrest:
Ia — продолжающееся артериальное кровотечение
lb — продолжающееся венозное или капиллярное кровотечение
IIa — кровотечение остановилось, четко видимый тромбированный сосуд в крае или дне язвы
lIb — кровотечение остановилось, имеется плотно фиксированный сгусток в дне язвы
IIc — кровотечение остановилось, гематин в дне язвы
III — отсутствуют признаки состоявшегося кровотечения, наложения фибрина в дне язвы.
В зависимости от эндоскопической картины диагностическая эзофагогастродуоденоскопия трансформируется в лечебную.
При продолжающемся кровотечении (Forrest Ia, Ib) показано применение комбинированного эндоскопического гемостаза при сочетании следующих методов:
1. инфильтрация 0,01% раствора адреналина;
2. аргоно-плазменная коагуляция;
3. эндоклиппирование.
При остановившемся кровотечении (Forrest IIa, IIb) с целью профилактики рецидива кровотечения применяют методы превентивного эндогемостаза: инфильтрация 0,01% раствора адреналина, аргоно-плазменная коагуляция, орошение нитратом серебра, эндоклиппирование (в моноварианте или в комбинации).
При эндоскопической картине Forrest IIc проведение превентивного эндогемостаза не показано.
На основании клинико-эндоскопической оценки определяется степень риска рецидива кровотечения. Критериями высокого риска рецидива кровотечения являются:
а) кровопотеря тяжелой и крайне тяжелой степени на момент госпитализации;
б) эндоскопическая картина Forrest la, lb, IIa;
в) размеры язвенного дефекта в желудке более 2,5 см, в двенадцатиперстной кишке — более 1,5 см.
После применения эндоскопических методов остановки кровотечения или превентивного эндогемостаза проводится динамический эндоскопический контроль. Повторные ЭГДС выполняются вне зависимости от наличия или отсутствия клинических признаков рецидива кровотечения. При высоком риске рецидива кровотечения повторные ЭГДС (и — при необходимости — эндогемостаз) выполняются каждые 2 часа. При низком риске рецидива кровотечения повторная ЭГДС выполняется через 6 часов.
После проведения ЭГДС в просвет желудка устанавливается назо-гастральный зонд.
Эндоскопическое исследование и эндогемостаз при гастродуоденальном неязвенном кровотечении.
Продолжающееся кровотечение из варикозно расширенных вен пищевода и желудка:
При видимом дефекте стенки вены во время эзофагогастродуоденоскопии проводится инфильтрационный гемостаз 20% раствором глюкозы; эндоскопическое лигирование кровоточащей вены пищевода при варикозе III степени и достаточном наполнении вен.
При невизуализированном дефекте стенки вены пищевода или желудка, при невозможности выполнения эндогемостаза производится установка зонда Блэкмора.
Остановившееся кровотечение из варикозно расширенных вен пищевода и желудка: эндоскопическое лигирование вен пищевода при варикозе III степени; при сочетанном варикозном расширении вен пищевода и желудка в первую очередь выполняют лигирование вен желудка, затем — вен пищевода.
Метод эндоскопического гемостаза при кровотечении из опухолей желудка, разрывов слизистой кардии, синдроме Дьелафуа выбирается врачом-эндоскопистом сообразно конкретной клинической ситуации. Контрольная ЭГДС выполняется через 6 часов.
После проведения ЭГДС в просвет желудка устанавливается назо-гастральный зонд (в случае, если не установлен зонд Блэкмора).
Консервативное лечение.
Консервативное лечение пациентов с гастродуоденальными кровотечениями включает в себя: заместительную терапию острой кровопотери (см. выше), введение ингибиторов желудочной секреции, системную гемостатическую терапию.
Терапия ингибиторами желудочной секреции включает в себя введение эзомепразола, омепразола по схеме: 80 мг в/в болюсно, затем — в виде инфузии 8 мг/час в течение 72 часов; затем переход на таблетированные формы данных препаратов в дозировке 40 мг/сут.
Обязательным компонентом системной гемостатической терапии является транексамовая кислота в дозировке до 2 г/сут.
Хирургическая тактика.
Основа хирургической тактики при гастродуоденальных кровотечениях язвенной и неязвенной этиологии — консервативный гемостаз на фоне динамического эндоскопического контроля и эндогемостаза.
Показанием к проведению экстренного оперативного вмешательства является продолжающееся кровотечение (в том числе и рецидивное) при неэффективности эндоскопических методов гемостаза (для кровотечений из варикозно расширенных вен пищевода и желудка — при неэффективности гемостаза на фоне установленного зонда Блэкмора). Интенсивная терапия по подготовке к экстренному хирургическому вмешательству проводится на операционном столе, являясь элементом анестезиологического пособия.
Однократный рецидив кровотечения в стационаре не является прямым показанием к экстренной операции. Обоснованным в такой ситуации будет повторное выполнение эзофагогастродуоденоскопии с проведением эндоскопического гемостаза на фоне активной противоязвенной, гемостатической терапии.
Срочная операция выполняется в течение 24-48 часов после первичного эндоскопического гемостаза больным с язвенным гастродуоденальным кровотечением при наличии объективных признаков сохраняющегося на фоне консервативного лечения и эндогемостаза высокого риска рецидива кровотечения. Необходимость и возможность выполнения срочной операции определяется следующими критериями: наличие язвенного анамнеза, наличие других осложнений язвенной болезни, тяжестью состояния больного по общесоматическому статусу с учетом возраста и сопутствующей патологии. Срочная операция проводится на фоне компенсации постгеморрагических расстройств после предоперационной подготовки.
Объем оперативного вмешательства при гастродуоденальных язвах, осложненных кровотечением — дистальная резекция 2/3 — ¾ желудка с удалением или экстерризацией кровоточащей язвы.
Объем оперативного вмешательства при неязвенных кровотечениях (продолжающееся кровотечение при неэффективности эндогемостаза), а также при продолжающемся язвенном кровотечении у пациентов крайне высокого операционного риска — гастро- (дуодено-) томия с прошиванием кровоточащих сосудов на протяжении.
Статья добавлена 31 мая 2016 г.
- А.В. Ланцова, Е.В. Санарова, Н.А. Оборотова и др. Разработка технологии получения инъекционной лекарственной формы на основе отечественной субстанции производной индолокарбазола ЛХС-1208 // Российский биотерапевтический журнал. 2014. Т. 13. № 3. С. 25-32.
- М.П. Киселева, З.С. Шпрах, Л.М. Борисова и др. Доклиническое изучение противоопухолевой активности производного N-гликозида индолокарбазола ЛХС-1208. Сообщение II // Российский биотерапевтический журнал. 2015. № 3. С. 41-47.
- З.С. Смирнова, Л.М. Борисова, М.П. Киселева и др. Противоопухолевая активность соединения ЛХС-1208 (N-гликозилированные производные индоло[2,3-а]карбазола) // Российский биотерапевтический журнал 2010. № 1. С. 80.
- https://info.wikireading.ru/74196.
- https://studfile.net/preview/5791636/page:8/.
- https://volynka.ru/Articles/Text/1331.
- Sprengel, «Pragmatische Geschichte der Heilkunde».